Спастичность при рассеянном склерозе: что необходимо знать пациенту? Взгляд невролога и уролога
Милюхина И.В, Крюкова Е.В, Кузьмин И.В.

ВВЕДЕНИЕ
Что такое рассеянный склероз?
Рассеянный склероз — хроническое заболевание центральной нервной системы, характеризующееся прогрессирующим повреждением головного и спинного мозга. Данное состояние возникает, когда иммунная система ошибочно атакует собственные клетки организма, в результате чего разрушаются миелин (защитная оболочка нервных волокон) и сами нервные волокна. Это приводит к ухудшению различных функций нервной системы.
Нормальная функция нервной системы и рассеянный склероз
В здоровом состоянии нервные импульсы быстро передаются от мозга к целевым органам. Однако при рассеянном склерозе происходит замещение нервной ткани соединительной, что замедляет передачу импульсов и создает препятствия для их прохождения. Поскольку поражения распределены по различным участкам мозга, заболевание и получило название «рассеянный склероз».
Типы течения рассеянного склероза

Ремиттирующий тип: наиболее распространенный (более 80% случаев), характеризуется чередованием периодов обострения, когда симптомы усиливаются, и ремиссии, когда симптомы уменьшаются или исчезают.

Первично-прогрессирующий тип: заболевание постоянно прогрессирует с момента диагностики без явных периодов ремиссии или обострения (около 10% случаев).

Вторично-прогрессирующий тип: развивается после ремиттирующего типа и характеризуется постепенным ухудшением состояния без рецидивов или ремиссий (также около 10% случаев).
Краткая физиологическая справка
Мозг и нервная система: аналогия с телефонным коммутатором
Мозг можно сравнить с телефонным коммутатором, который направляет электрические импульсы по нервам к различным частям тела. Эти импульсы координируют как произвольные, так и непроизвольные движения.


Миелиновая оболочка: изоляция и защита нервов
Большинство здоровых нервов покрыты миелиновой оболочкой, которая действует как изолятор и защитный слой, обеспечивая беспрепятственную передачу электрических импульсов.
Рассеянный склероз: разрушение миелина и последствия
При рассеянном склерозе происходит разрушение миелина, что приводит к образованию рубцов на месте его потери. Эти рубцы затрудняют контроль над телом, так как импульсы не достигают своих целей.
Какие симптомы бывают при рассеянном склерозе?

СПАСТИЧНОСТЬ: ВЗГЛЯД НЕВРОЛОГА
Спастичность мышц при рассеянном склерозе
Спастичность мышц при рассеянном склерозе — состояние, при котором происходит непроизвольное увеличение мышечного тонуса, что приводит к жесткости мышц и затруднению движений. Это один из наиболее распространенных и трудных для управления симптомов рассеянного склероза.
В здоровом организме мозг посылает сигналы через нервную систему, чтобы контролировать движения мышц. Однако при рассеянном склерозе воспаление и повреждение миелиновой оболочки нервных волокон мешают нормальной передаче сигналов. В результате мышцы могут получать неполные или искаженные команды, что приводит к спастичности.


НС — нервная система, ГМ — головной мозг, СМ — спинной мозг.
Основные проявления спастичности

Периодические судороги: внезапные, непроизвольные сокращения мышц

Сопротивление при пассивном движении: затруднение движений из-за увеличеннного тонуса мыщц

Мышечный гипертонус: увеличение мышечного тонуса, делающее мышцы более жесткими

Непроизвольные движения конечностей: могут возникать из-за черезмерного напряжения мышц

Необычные позы и положения: например, неправильное расположение пальцев или запястий
Начальные проявления спастичности при рассеянном склерозе
Начальные проявления спастичности при рассеянном склерозе могут быть тонкими и не всегда легко заметными. Однако они могут значительно влиять на качество жизни и повседневную активность.
Вот некоторые из признаков, на которые стоит обратить внимание:
- сбивается носок обуви: это может быть признаком изменения походки из- за спастичности в ногах;
- спотыкание о пороги или небольшие препятствия: может указывать на уменьшение контроля над мышцами ног;
- постановка стопы на один край при усталости или длительной ходьбе: часто это бывает наружный край, что может быть следствием асимметричной спастичности;
- перекрещивание ног при ходьбе или стоянии: это может быть результатом повышенного тонуса мышц, влияющего на координацию движений;
- нарастание тонуса мышц (скованность) после небольшой нагрузки: увеличение мышечного тонуса и жесткость мышц могут усиливаться после физической активности.
Важно: если Вы заметили у себя эти или другие изменения в контроле над мышцами, необходимо обратиться к врачу. Ранняя диагностика и начало лечения могут помочь управлять симптомами и поддерживать функциональность. Помните, что самодиагностика может быть ненадежной!
Какие мышцы страдают чаще при спастичности вследствие рассеянного склероза?
Часто при рассеянном склерозе наблюдается поражение нижних конечностей, что проявляется в затруднении:
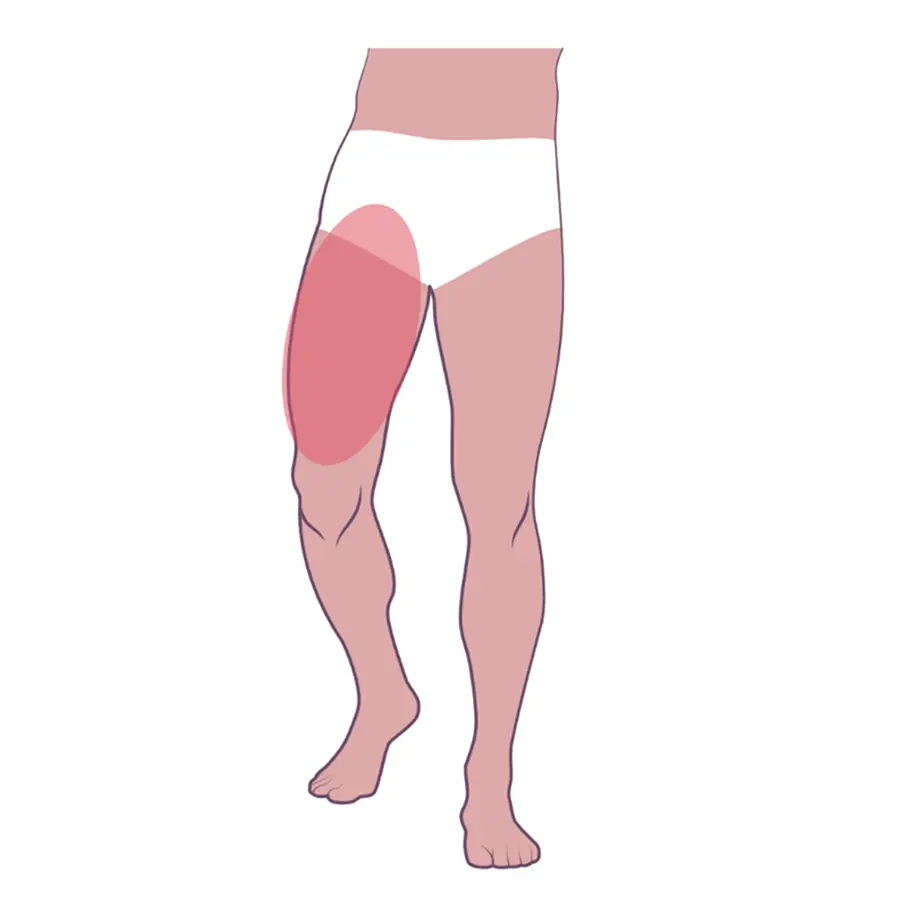
сведения бедер
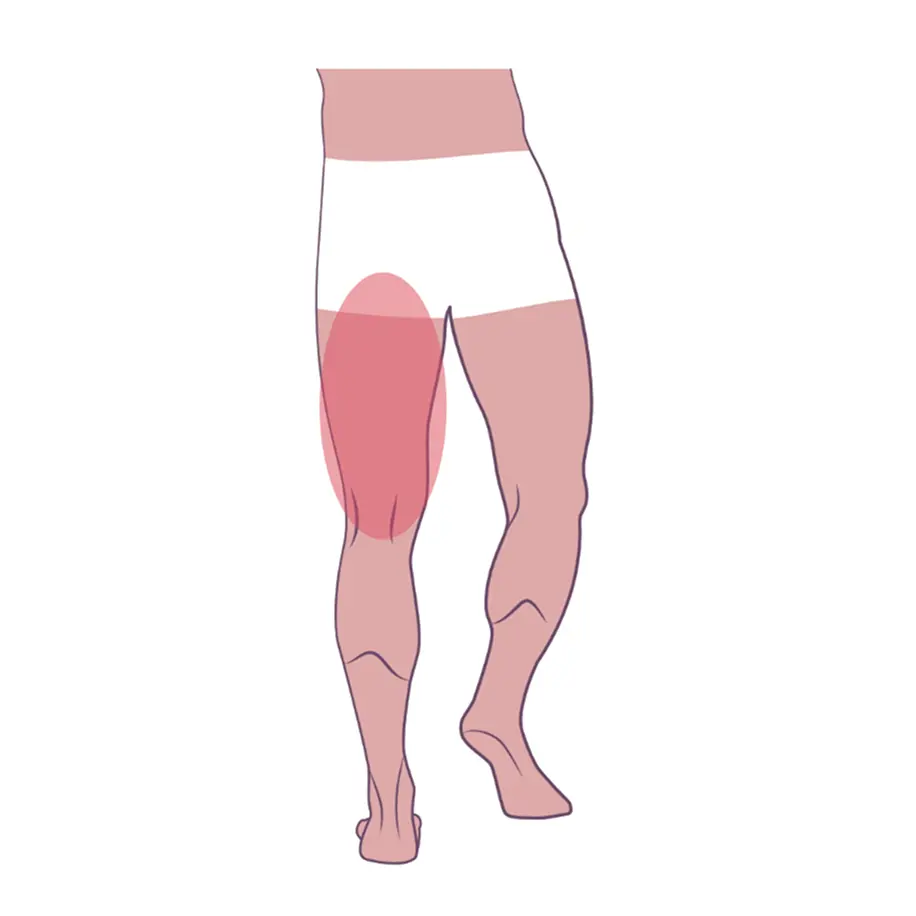
сгибания колен
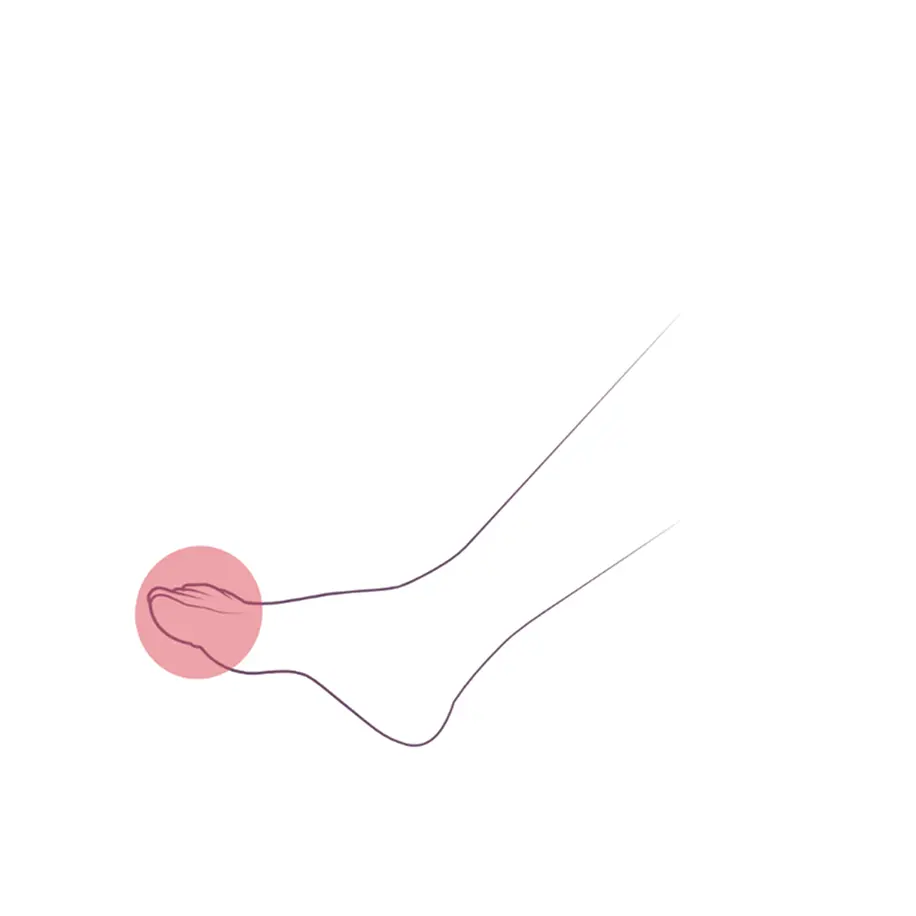
подошвенного сгибания стоп
При поражении верхних конечностей страдают функции сгибания предплечья, кисти и пальцев, а также:
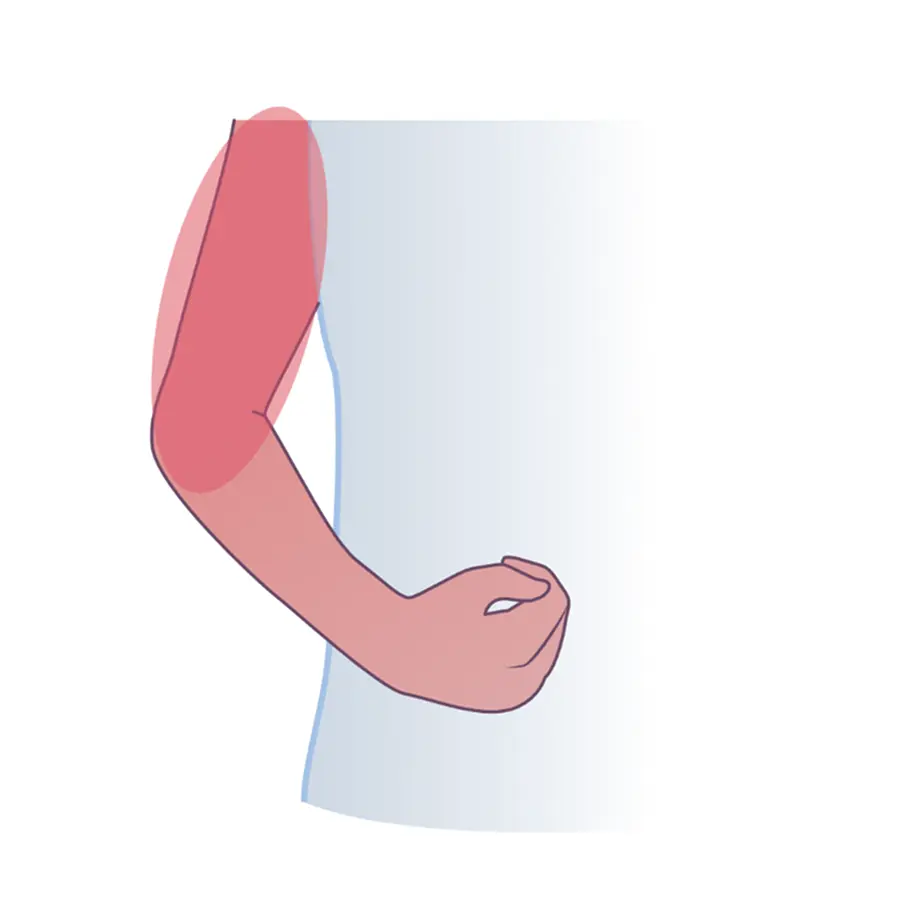
приведение руки к туловищу
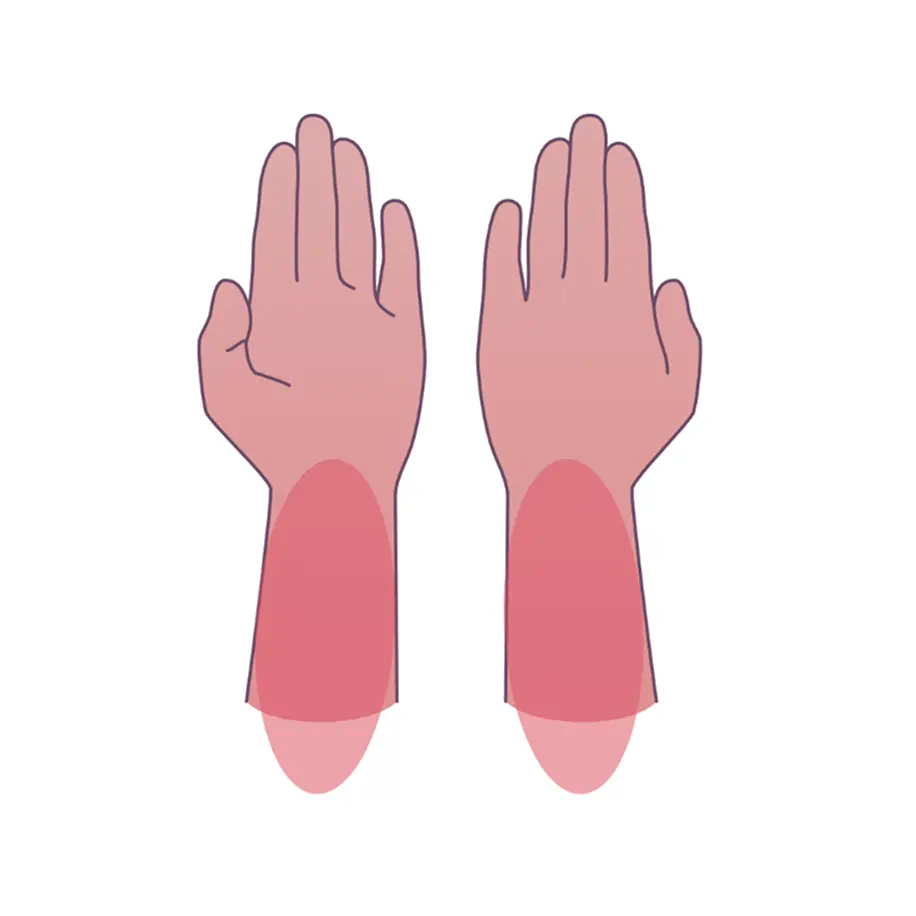
внутренний поворот предплечья
Усиление спастичности, особенно в нижних конечностях, может сигнализировать о прогрессировании заболевания, что серьезно ухудшает клиническую картину и снижает качество жизни пациентов.
Нарушение ходьбы
Нарушения походки являются распространенным симптомом при рассеянном склерозе и могут проявляться на любом этапе заболевания. Иногда они даже обнаруживаются при минимальных изменениях в неврологическом статусе. Со временем эти нарушения могут усиливаться.
Как объективно оценить степень спастичности?
Спастичность является частым и сложным симптомом при рассеянном склерозе, который может быть ошибочно интерпретирован пациентами как болезненные спазмы или другие субъективные ощущения.
Для оценки степени спастичности часто используется шкала Эшворта, которая позволяет оценить уровень мышечного тонуса. Шкала варьируется от 0 (отсутствие повышенного тонуса) до 4 (тяжелая спастичность).
Болевой синдром оценивается по различным шкалам, в том числе по визуально-аналоговой шкале (ВАШ), где интенсивность боли оценивается по 10-балльной системе: от 0 (отсутствие боли) до 10 (невыносимая боль).
Важно проконсультироваться с лечащим врачом для точной диагностики и выбора наиболее эффективных методов лечения. Самолечение может быть не только неэффективным, но и опасным!
Основные цели терапии спастичности и ее реабилитации
При терапии спастичности ставят следующие цели:
- снижение боли и спазмов: применение медикаментозных и нефармакологических методов для уменьшения болезненных спазмов и облегчения дискомфорта;
- улучшение подвижности суставов: регулярные упражнения и физиотерапия направлены на предотвращение контрактур и улучшение функциональности суставов;
- оптимизация положения тела: адаптация окружающей среды и использование ортопедических приспособлений для улучшения осанки и уменьшения нагрузки на тело при сидении, стоянии и ходьбе;
- помощь в реабилитации: интеграция различных терапевтических подходов для улучшения общего состояния и увеличения возможностей реабилитации;
- облегчение ухода за пациентом: упрощение выполнения гигиенических процедур и повседневной заботы о пациенте благодаря снижению спастичности.
Эти цели должны быть адаптированы к индивидуальным потребностям каждого пациента и разработаны в тесном сотрудничестве с лечащим врачом.
Стратегия эффективной реабилитации:
- приоритизация задач: важно определить, какие аспекты восстановления движений являются наиболее значимыми для Вашей повседневной жизни, и сосредоточить на них усилия;
- четкие цели: установите конкретные, измеримые цели, которые будут служить ориентиром в процессе реабилитации (например: «Через три месяца тренировок уметь доходить от дома до магазина за 20 минут без помощи»);
- сотрудничество с профессионалами: регулярно общайтесь с врачами и инструкторами по ЛФК, чтобы они могли помочь Вам скорректировать Ваши цели и определить реалистичные сроки их достижения;
- гибкость в достижении целей: будьте готовы к тому, что Ваши первоначальные цели могут быть изменены специалистами; они могут предложить разбить сложные задачи на более простые этапы, что облегчит процесс достижения конечной цели;
- отмечайте промежуточные успехи: не забывайте ценить маленькие достижения на пути к Вашей большой цели; это важно для поддержания мотивации и отслеживания прогресса;
- конкретизация целей: после обсуждения с профессионалами Ваша цель должна стать еще более конкретной (например: «Через 3 месяца тренировок уметь доходить от дома до магазина за 20 минут без трости и без падений» или «Через 3 месяца после инъекции ботулинического токсина и ежедневного выполнения упражнений в рамках программы домашней реабилитации обучиться самостоятельно просовывать пораженную руку в рукав»).
Как можно бороться со спастичностью?

Выбор конкретной тактики терапии должен осуществляться в тесном сотрудничестве с лечащим врачом.
Лекарственные препараты для лечения спастичности
Препараты системного действия (миорелаксанты)
Эти препараты воздействуют на все мышцы тела, как на спастичные, так и на нормальные. Чаще всего они представлены в форме таблеток, но также могут быть доступны в виде инъекций или систем с медленным высвобождением препарата. Однако при их использовании может возникнуть общая слабость, и из-за расслабления непораженных мышц может быть сложно подобрать оптимальную дозировку для пораженных мышц
Препараты локального действия (ботулинический токсин типа А)
Эти препараты используются для целенаправленного снижения тонуса в конкретных мышцах. Они позволяют избежать общей слабости, которая может возникнуть при использовании системных препаратов, и обеспечивают более точное дозирование.
Выбор между системными и локальными препаратами должен осуществляться в тесном сотрудничестве с Вашим лечащим врачом, который учитывает индивидуальные особенности Вашего состояния и цели лечения.
Как работает ботулотоксин?
Ботулотоксин (синоним ботулинический нейропротеин) — это белок, синтезируемый бактериями Clostridium botulinum. В природе он является опасным веществом, но в медицинских препаратах используется ослабленная форма токсина в безопасной дозировке.
Благодаря своему управляемому эффекту ботулотоксин нашел широкое применение в различных областях медицины. Особенно ценится его способность точечно воздействовать на пораженные мышцы. При введении в мышцы ботулотоксин блокирует высвобождение ацетилхолина (отвечает за сокращение мышцы), тем самым блокируя передачу нервных импульсов и препятствуя сокращению мышцы.

Период действия ботулинического токсина типа А (БТА) составляет от 12 до 24 недель, что позволяет использовать это время для интенсивной физической реабилитации при нормализованном мышечном тонусе.
В чем заключается подготовка к инъекции ботулинического токсина?
Перед процедурой ботулинотерапии специальная подготовка со стороны пациента не требуется. Однако важно предоставить врачу следующую информацию:
- лекарственные препараты: укажите все лекарства, которые Вы принимаете, включая антибиотики и миорелаксанты. Можно предоставить врачу список или упаковки препаратов;
- проблемы с глотанием: сообщите о любых трудностях с глотанием, кашле или поперхивании при еде;
- аллергические реакции: уточните, были ли у Вас аллергические реакции на ботулотоксин в прошлом;
- заболевания мышц: информируйте о любых заболеваниях, влияющих на мышцы, таких как миастения или миопатия;
- кровотечения и антикоагулянты: обсудите с врачом наличие кровотечений или прием препаратов, разжижающих кровь;
- беременность и кормление грудью: сообщите, если Вы беременны или кормите грудью.
Важное примечание: если у Вас развилось простудное заболевание или обострилось течение рассеянного склероза, рекомендуется перенести инъекцию.
Если в результате консультации врач в качестве метода лечения предложил Вам ботулинотерапию, то что необходимо знать о процедуре?
- Инъекции проводятся в процедурном кабинете или манипуляционной комнате.
- Врач обязан соблюдать правила асептики и антисептики для предотвращения инфекций.
- Положение пациента подбирается индивидуально, в зависимости от зоны, куда будут проводиться инъекции.
- Перед инъекцией врач оценивает общее состояние двигательной сферы и состояние отдельных мышц.
- Определяются мышцы-мишени, вызывающие скованность и ограничивающие движения.
- Для каждой мышцы существует индивидуальный диапазон дозировок.
- Конкретная доза определяется в зависимости от степени спастичности и размера мышцы.
- Инъекция ботулинического токсина сравнима по болезненности с другими внутримышечными инъекциями и не требует дополнительного обезболивания.
- Занятия лечебной физкультурой (ЛФК) можно начинать уже на следующий день после процедуры.
Как проявляется эффект препаратов ботулинического токсина и чего следует ожидать?

Несмотря на то что ботулинотоксин снижает спастичность, он не увеличивает силу мышцы. В период действия ботулинотерапии важно использовать возможность для тренировки активных движений в рамках двигательной реабилитации.
Как долго будет длиться эффект от введения препарата ботулинического токсина?
Длительность эффекта от инъекции индивидуальна и может варьироваться в зависимости от нескольких факторов: интенсивности реабилитации после процедуры, индивидуальных клинических особенностей пациента, давности развития спастичности.
В среднем эффект сохраняется в течение 3–4 месяцев. Однако у некоторых пациентов эффект может продолжаться до 6 месяцев и более, особенно при активной реабилитации и благоприятных индивидуальных условиях.
Как часто следует вводить препараты ботулинического токсина? От чего это зависит?
Повторные инъекции ботулинотоксина следует проводить с интервалом не менее 12 недель. Дозировка и частота инъекций определяются индивидуально, исходя из степени спастичности, объема пораженных мышц, целей реабилитационного процесса.
Регулярное введение препарата способствует поддержанию его эффективности. Регулярные занятия двигательной реабилитацией необходимы для достижения максимального эффекта от терапии.
Важно регулярно консультироваться с лечащим врачом для корректировки курса лечения и реабилитации.
Каковы побочные эффекты ботулинотерапии?
Побочные эффекты ботулинического токсина следует делить на местные и генерализованные (затрагивающие организм целиком).
Местные побочные эффекты:
- гематомы, болезненность, припухлость: возможны в месте инъекции;
- повышенная слабость мышцы: может возникнуть в мышце, где был введен препарат;
- проникновение в соседние мышцы: крайне редко препарат может распространяться на соседние мышцы, вызывая дополнительную слабость и изменения в походке.
Длительность местной слабости обычно не превышает 1 месяца.
Генерализованные побочные эффекты:
- общая слабость: встречается с частотой 0,43%;
- гриппоподобный эффект: имеет частоту 0,07%;
- нарушения глотания и речи: могут развиться в редких случаях, но являются обратимыми.
Важно: препарат обычно не попадает в кровоток и не влияет на другие органы и ткани, такие как печень или почки.
При появлении нежелательных симптомов следует немедленно обратиться к лечащему врачу.
Существует ли способ снять спастичность без медикаментов?
Рекомендации по управлению спастичностью:
для пациентов с легкой спастичностью:
- регулярные упражнения на растяжку: это помогает поддерживать гибкость мышц и предотвращать усиление спастичности;
- индивидуально подобранные комплексы ЛФК: программы, разработанные специалистом, способствуют улучшению двигательных функций;
для пациентов с выраженной спастичностью:
- медикаментозное лечение: важно рассмотреть применение лекарственных средств для контроля тонуса мышц.
Существуют следующие немедикаментозные способы борьбы со спастичностью:
- кинезиотерапия (лечение движением) — одно из основных направлений в реабилитации пациентов со спастичностью. Включает активную, пассивную лечебную гимнастику и биоуправление с обратной связью;
- лечебная гимнастика — основной метод коррекции спастичности, направленный на тренировку движений в пораженных конечностях и предотвращение контрактур:
- пассивную гимнастику осуществляет методист лечебной гимнастики или родственники, без активного участия самого больного;
- активные упражнения заключаются в напряжении мышц-антагонистов спастичных мышц, выполняются самим пациентом;
- массаж мышц;
- мануальная терапия;
- физиотерапия;
- транскраниальная магнитная стимуляция;
- электростимуляция мышц;
- иглорефлексотерапия;
- компьютеризированные высокотехнологические методы;
- зеркальная терапия;
- применение ортезов и шин;
- тейпирование и другие методы.
Мышечная контрактура и гиперактивность мышц (спастичность) взаимно усиливают друг друга, создавая замкнутый цикл, который может привести к ухудшению состояния.
Неправильный выбор упражнений, особенно без необходимой растяжки и с несоответствующей нагрузкой, может привести к усилению спастичности. Комплекс упражнений должен подбираться квалифицированным врачом, учитывая индивидуальные особенности пациента.
Слабость мышц и неиспользование конечностей негативно сказываются на функционировании двигательных структур головного мозга. Неактивные мышцы со временем становятся еще слабее, что подчеркивает необходимость регулярных тренировок.
Врач определяет необходимость и вид терапии исходя из индивидуальных особенностей пациента.
Следует помнить о возможности появления спастичности в новых группах мышц со временем.
Важно: все рекомендации должны быть строго согласованы с врачом-специалистом, чтобы обеспечить безопасность и эффективность лечения.
Методы двигательной реабилитации. Программа домашней реабилитации I-CAN
- Специализированная помощь: программа I-CAN разработана специально для пациентов со спастическим парезом, где двигательная реабилитация и занятия ЛФК играют ключевую роль.
- Индивидуальный подход: специалисты по двигательной реабилитации тщательно подбирают упражнения, учитывая индивидуальные особенности каждого пациента, и определяют оптимальную интенсивность тренировок.
- Обучение и самостоятельность: врачи и методисты ЛФК обучают пациентов правильной технике выполнения упражнений, после чего пациенты могут самостоятельно продолжать занятия дома.
- Поддержка и ресурсы: пациентам предоставляются видеоинструкции, дневники (бумажные или в виде мобильного приложения) и печатные иллюстрированные материалы для облегчения процесса самореабилитации.
- Понимание и адаптация: материалы программы объясняют значение каждого упражнения и его применение в повседневной жизни, что способствует лучшему пониманию и мотивации.
- Динамическая сложность: упражнения регулярно пересматриваются и усложняются в соответствии с прогрессом пациента, чтобы обеспечить непрерывное развитие и адаптацию мозга к новым вызовам.
Важно регулярно консультироваться с лечащим врачом для индивидуальной корректировки программы реабилитации.
Хирургические методы лечения спастичности
1. Нейрохирургические операции. Подразделяются на две основные группы:
- деструктивные операции. Предполагают разрушение участков нервной системы, ответственных за проведение и поддержание патологической активности, лежащей в основе формирования спастического синдрома. К наиболее часто применяемым деструктивным операциям относятся задняя селективная ризотомия на шейном и поясничном уровне, селективная невротомия, деструктивные операции на глубинных подкорковых структурах головного мозга;
- нейромодуляционные операции. В основе лежит установка устройств, подавляющих патологическую активность участков нервной системы за счет воздействия электрического тока или подачи фармакологического агента. К этим операциям относятся имплантация систем для хронической электростимуляции структур головного и спинного мозга, имплантация помп для хронической интратекальной инфузии баклофена.
2. Ортопедические операции. В тяжелых случаях спастичности, когда формируются контрактуры или деформации суставов, может потребоваться хирургическое вмешательство. Операция рассматривается только в том случае, когда другие доступные методы лечения были неэффективны и спастичность вызывает значительную боль и ограничение в движении пациента. При ортопедических процедурах сухожилия могут быть высвобождены или удлинены для того, чтобы снять напряжение.
Важно проконсультироваться с лечащим врачом, чтобы понять необходимость хирургического лечения и разработать дальнейшую тактику.
Последствия неадекватного лечения спастичности
Неадекватное лечение спастичности может привести к серьезным и необратимым последствиям, включая структурные изменения в мышцах и суставах.
Основные осложнения:
- контрактуры: хроническая спастичность без адекватного лечения может вызвать постоянное сокращение мышц, приводя к контрактурам. Это состояние характеризуется уменьшением длины мышечных волокон и сухожилий, что ограничивает диапазон движений в суставах и может привести к их деформации;
- деформация суставов: продолжительное отсутствие лечения спастичности может вызвать необратимые изменения в суставах, включая деформацию и утрату функциональности, что значительно снижает качество жизни пациента;
- инвалидность: необратимые изменения в мышечно-суставном аппарате могут привести к значительному снижению способности к самообслуживанию и передвижению, что в некоторых случаях может привести к инвалидности.
В случаях тяжелых контрактур может потребоваться хирургическое вмешательство для коррекции деформаций или восстановления диапазона движений.
Своевременное и адекватное лечение спастичности, включая немедикаментозное, медикаментозное лечение и хирургические методы, может предотвратить или замедлить развитие вышеупомянутых осложнений. Регулярные консультации с лечащим врачом необходимы для мониторинга состояния и корректировки плана лечения.

СПАСТИЧНОСТЬ: ВЗГЛЯД УРОЛОГА
Краткая физиологическая справка
Для глубокого понимания симптомов нарушений мочеиспускания целесообразно начать с рассмотрения анатомии и физиологии мочевого пузыря и уретры.

Мочевой пузырь — это полый мышечный орган, служащий резервуаром для мочи, которая образуется в почках и транспортируется по мочеточникам. Его стенки обладают высокой эластичностью, позволяя вместить до 500 мл мочи без значительного повышения внутрипузырного давления.
Структура мочевого пузыря включает:
- внешний слой из волокнистой соединительной ткани, содержащий нервные окончания, кровеносные и лимфатические сосуды;
- мышечный слой (детрузор), состоящий из переплетенных гладкомышечных волокон, обеспечивающий сокращение органа при мочеиспускании;
- слизистую оболочку, выстилающую внутреннюю поверхность и защищающую ткани от агрессивного воздействия мочи.
Уретра, или мочеиспускательный канал, отвечает за выведение мочи из организма. Наружный уретральный сфинктер, состоящий из мышечных волокон, контролирует процесс мочеиспускания, позволяя человеку произвольно сокращать его для регуляции потока мочи.
Функции нижних мочевыводящих путей:
- накопление мочи в фазе наполнения, когда мочевой пузырь действует как резервуар;
- выделение мочи в фазе опорожнения, при которой сокращение детрузора и расслабление наружного сфинктера обеспечивают выталкивание мочи.

Это координированное взаимодействие между сокращением мочевого пузыря и расслаблением сфинктера является ключевым для нормального процесса мочеиспускания.
Как регулируется процесс накопления и опорожнения мочевого пузыря?
Скорость наполнения мочевого пузыря коррелирует с количеством потребляемой жидкости и объемом ее внепочечных потерь. В условиях жаркого климата значительная часть жидкости теряется через потоотделение и дыхание. При стандартном уровне восстановления водного баланса и умеренной температуре окружающей среды скорость наполнения мочевого пузыря составляет приблизительно 0,8–1,2 мл/мин.
Для человека с массой тела 75 кг

500 мл и более — максимальный объем мочи, который может накопиться в мочевом пузыре, варьируется индивидуально
200-250 мл — обычный позыв к мочеиспусканию, при котором большинство людей испытывает необходимость опорожнения
120-140 мл — первый позыв к мочеиспусканию, примерно через 2–2,5 часа после последнего опорожнения
Сигналы о степени наполнения мочевого пузыря передаются в спинной и головной мозг, где формируется ощущение позыва к мочеиспусканию. При достаточной силе позыва и подходящих условиях головной мозг инициирует процесс мочеиспускания:
- сигналы достигают мочевого пузыря, вызывая его сокращение;
- одновременно происходит расслабление наружного сфинктера, что позволяет моче выйти;
- это координированное действие обеспечивает эффективное и контролируемое опорожнение мочевого пузыря.
Как изменяется регуляция мочеиспускания при рассеянном склерозе?

В нормальных условиях, для того чтобы мочевой пузырь выполнял свою резервуарную функцию в фазе наполнения, нервная система посылает тормозящие сигналы, предотвращающие его преждевременное сокращение. Это обеспечивает расслабление мышечных волокон мочевого пузыря и его последующее наполнение.

В случае рассеянного склероза поражение нервных волокон может нарушить передачу этих тормозящих сигналов, что приводит к увеличению тонуса мочевого пузыря и спонтанным сокращениям. Эти изменения могут проявляться в виде сильных позывов и неконтролируемого мочеиспускания.
Ухудшение проводимости нервных сигналов в спинном мозге может привести к нарушению координации между нейронами, отвечающими
за сокращение мочевого пузыря и расслабление наружного уретрального сфинктера. Такое изменение в работе организма может вызвать различные расстройства мочеиспускания, которые требуют дальнейшего анализа и лечения.
Какие нарушения мочеиспускания характерны для рассеянного склероза и какие симптомы обычно возникают при них?
При рассеянном склерозе могут возникать различные нарушения функции мочевыводящих путей, которые проявляются как в фазе наполнения, так и в фазе опорожнения цикла мочеиспускания. Эти нарушения связаны с многоочаговым и распространенным характером поражения центральной нервной системы, что приводит к разнообразным и индивидуальным клиническим проявлениям.

Важно: если у Вас есть какие-то симптомы, то необходимо проконсультироваться с Вашим лечащим врачом!
Как можно определить симптомы нарушения мочеиспускания у пациентов с рассеянным склерозом?
Если вы столкнулись с такими симптомами, как учащенное мочеиспускание, сильные позывы, недержание мочи или затруднение оттока мочи, необходимо обратиться к врачу. Эти симптомы могут указывать на необходимость более детального обследования, включая урологическое.
Для своевременного выявления проблем с мочеиспусканием рекомендуется ответить на вопросы специальной анкеты.
Ответ «да» хотя бы на один из 10 вопросов служит сигналом к консультации с лечащим врачом.
Опросник для самооценки нарушений мочеиспускания

Для точной оценки Ваших симптомов рекомендуется вести дневник мочеиспускания в течение трех дней. В этом дневнике следует отмечать:

- время каждого мочеиспускания
- объем выделенной мочи;
- каждый случай императивного позыва;
- каждый эпизод недержания мочи.
Трехдневный период считается оптимальным, так как более короткий срок может не отразить реальную картину, а более длительное ведение дневника может быть обременительным для пациента.
С заполненным дневником и опросником следует обратиться к врачу для уточнения диагноза и при необходимости для подбора соответствующей терапии.
Какие еще есть методы для оценки наличия нарушения мочевыделительной функции?
Оценка объема остаточной мочи
Определение объема остаточной мочи, который остается в мочевом пузыре после мочеиспускания, проводится с помощью ультразвукового исследования (УЗИ). В норме этот показатель не должен превышать 50 мл. Увеличение объема остаточной мочи может указывать на нарушение функции опорожнения мочевого пузыря.
Методика проведения УЗИ:
- пациенту выполняют УЗИ мочевого пузыря при его обычном наполнении;
- затем пациент мочится, и после этого измеряют объем остаточной мочи.
Оценка скорости оттока мочи
Урофлоуметрия позволяет оценить скорость потока мочи. Пациент мочится в специальную воронку, соединенную с аппаратом, который измеряет:
- максимальную и среднюю скорость потока мочи;
- время мочеиспускания;
- объем выделенной мочи.
Важные параметры:
- максимальная скорость потока мочи измеряется в мл/с;
- для мужчин норма составляет более 15 мл/с;
- для женщин норма составляет более 20 мл/с.
Оценка давления в мочевом пузыре
При необходимости пациента могут направить на более сложные уродинамические исследования, такие как цистометрия, которая измеряет давление в мочевом пузыре во время его наполнения и мочеиспускания.
Рекомендации перед уродинамическими исследованиями:
- пациенту следует принести результаты УЗИ мочевого пузыря и 3-дневный дневник мочеиспусканий;
- уродинамическое исследование не проводится во время обострения цистита.
Дополнительные методы обследования
Инфекции мочевыводящих путей, особенно цистит, часто встречаются у пациентов с нарушениями мочеиспускания. Цистит характеризуется болевыми ощущениями в надлобковой области.
Диагностика инфекции мочевыводящих путей
- Общий анализ мочи: проводится для выявления признаков инфекции; для повышения точности результатов используется средняя порция мочи.
- Микробиологическое исследование мочи (посев): позволяет определить возбудителя инфекции и его чувствительность к антибиотикам; сбор мочи должен исключать первую порцию, чтобы избежать контаминации образца.
Рекомендации по сбору мочи
- Подготовить емкость для сбора мочи (стерильная баночка).
- Провести гигиену половых органов (тщательно вымойте область половых органов теплой водой с мылом).
- Пропустить первую порцию мочи.
- Собрать лабораторную емкость (около 20–30 мл) следующей порцией мочи.
Эти меры предосторожности необходимы для исключения смыва с мочеиспускательного канала, что может исказить результаты анализа.
Какие возможные осложнения могут быть при нарушении мочевыделительной функции?
Пациенты с рассеянным склерозом подвергаются повышенному риску развития осложнений со стороны верхних мочевых путей и почек. Особенно уязвимыми являются те, кто использует постоянные катетеры, страдает от гиперактивности мочевого пузыря в сочетании с детрузорно-сфинктерной диссинергией, а также пациенты с продолжительным течением основного заболевания и увеличенным объемом остаточной мочи.
Несмотря на высокий риск осложнений, вероятность развития почечной недостаточности остается относительно низкой. По статистике, при длительности рассеянного склероза 10 лет риск составляет примерно 2–3%.
Эти данные подчеркивают необходимость тщательного мониторинга и профилактики для предотвращения серьезных осложнений у данной группы пациентов.
Цели лечения нарушений мочеиспускания
При лечении нарушений мочеиспускания ставятся следующие задачи:
- сохранение функции верхних мочевыводящих путей;
- профилактика инфекций мочевыводящих путей;
- улучшение качества жизни;
- достижение/поддержание контроля мочеиспускания и восстановление функции нижних мочевыводящих путей.
Лечение пациентов с рассеянным склерозом требует индивидуального подхода, основанного на типе и степени поражения мочевыводящих путей, наличии осложнений, сопутствующих заболеваний, а также на эффективности предыдущего лечения.
Важно: перед началом любого лечения необходимо проконсультироваться с лечащим врачом.
Методы лечения нарушений мочеиспускания у пациентов с рассеянным склерозом
Врач сможет учесть все факторы и подобрать оптимальную стратегию лечения, исходя из индивидуальных особенностей состояния пациента.

При гиперактивности мочевого пузыря цель лечения заключается в уменьшении его сократительной активности и увеличении объема. Для этого могут быть применены следующие стратегии:
немедикаментозная терапия:
- ограничение потребления продуктов, обладающих мочегонным эффектом;
- ограничение приема жидкости за 3 часа до сна, если наблюдаются ночные мочеиспускания;
- тренировка мочевого пузыря: установление и соблюдение расписания мочеиспусканий, согласованного с врачом, с интервалами 3–3,5 часа в дневное время;
фармакотерапия:
- антихолинергические препараты (М-холиноблокаторы): используются для снижения чувствительности и расслабления мочевого пузыря, что приводит к уменьшению частоты мочеиспусканий и улучшению контроля над ними. Однако высокие дозы могут вызвать побочные эффекты, такие как сухость во рту, тошнота, нарушение зрения и др.;
альтернативные методы:
- внутрипузырная ботулинотерапия: при неэффективности фармакотерапии или неприемлемых побочных эффектах внутрипузырные инъекции ботулинического токсина могут обеспечить расслабление мочевого пузыря с эффектом до 5–9 месяцев;
дополнительные меры:
- миорелаксанты и альфа-адреноблокаторы: применяются для лечения детрузорно-сфинктерной диссинергии, хотя их эффективность может быть ограниченна;
- катетеризация и цистостомия: при тяжелых нарушениях оттока мочи, когда другие методы неэффективны, может потребоваться периодическая катетеризация или установка цистостомы.
Важно: любые изменения в лечении должны обсуждаться с Вашим лечащим врачом, который учтет все аспекты Вашего состояния для выбора наилучшей терапевтической стратегии.
Если в результате консультации врач в качестве метода лечения предложил Вам ботулинотерапию, то что необходимо знать о процедуре?
Процедура внутрипузырной ботулинотерапии проводится под строгим медицинским контролем и включает следующие этапы:
1. Подготовка пациента:
- обезболивание: для минимизации дискомфорта во время процедуры используется адекватное обезболивание;
- антибактериальная профилактика: перед началом процедуры пациенту назначается антибактериальный препарат для предотвращения инфекционных осложнений.
2. Проведение процедуры:
- инъекции: всего будет выполнено 30 внутридетрузорных инъекций, равномерно распределенных по детрузору, мышце мочевого пузыря;
- инструментарий: для введения препарата используется гибкий или жесткий цистоскоп.
3. Послепроцедурный период:
- наблюдение: после инъекций пациент должен находиться под наблюдением в течение минимум 30 минут;
- возможные осложнения: задержка мочи является одним из возможных осложнений после внутрипузырных инъекций ботулотоксина.
4. Обучение пациента:
- самокатетеризация: учитывая механизм действия ботулотоксина, который заключается в расслаблении мочевого пузыря, пациентов заранее обучают технике самокатетеризации;
- подготовка к возможным изменениям: пациенты информируются о том, что после процедуры может потребоваться самостоятельное проведение катетеризации.
Мифы о ботулинотерапии
Ботулинотерапия — это метод, подтвержденный многочисленными исследованиями, но вокруг которого существует множество заблуждений. Давайте рассмотрим и развеем некоторые из них.
Миф о снижении эффективности
Реальность: исследования показывают, что со временем эффективность ботулинотерапии не уменьшается. Напротив, она может сохраняться или даже увеличиваться с каждой последующей процедурой.
Миф о невозможности возврата к таблетированным препаратам
Реальность: возвращение к М-холиноблокаторам после ботулинотерапии возможно. Более того, пациенты часто отмечают улучшенный эффект по сравнению с периодом до процедуры.
Миф о неизбежности инфекций и задержке мочи
Реальность: правильно проведенная антибактериальная профилактика мини- мизирует риск обострений цистита. Хотя задержка мочи может быть осложне- нием, она не является неизбежной и может быть эффективно контролируемой.
Важно: пациентам следует обсудить все вопросы и опасения с лечащим врачом, чтобы получить индивидуальные рекомендации и полную информацию о процедуре.
Как выполнить процедуру периодической катетеризации мочевого пузыря?
Периодическая катетеризация мочевого пузыря — это важная процедура, позволяющая контролировать функцию мочеиспускания у пациентов с некоторыми видами неврологических заболеваний.
Ключевые моменты для оптимизации катетеризации мочевого пузыря:
- расчет частоты катетеризаций: чтобы избежать переполнения мочевого пузыря, рекомендуется проводить катетеризацию 4–6 раз в сутки. Это помогает поддерживать объем мочи в мочевом пузыре ниже 400 мл;
- катетеризация для пациентов с сохраненным мочеиспусканием: для тех, кто может самостоятельно мочиться, катетеризация проводится 1–3 раза в сутки для удаления остаточной мочи и предотвращения возможных осложнений;
- самокатетеризация: пациенты, обученные этой процедуре, могут самостоятельно проводить катетеризацию, что способствует их независимости и улучшает качество жизни.
Важно: периодическая катетеризация должна проводиться под руководством медицинского специалиста, который обучит правильной технике и поможет избежать осложнений.

Введение катетера в уретру (мужчины): одной рукой удерживается пенис, а другой удерживается катетер за специальную упаковку, позволяющую избежать контакта стерильной части катетера с рукой и окружающими предметами.

Введение катетера в уретру (женщины): одной рукой разводятся половые губы, а другой удерживается катетер за специальную упаковку, позволяющую избежать контакта рук и окружающих предметов.
Катетер необходимо вводить до тех пор, пока не будет выделяться моча, и удерживать его в мочевом пузыре до прекращения самостоятельного оттока мочи, что будет свидетельствовать о полном опорожнении мочевого пузыря.
В качестве заключения
Нарушения мочеиспускания часто встречаются у пациентов с рассеянным склерозом, проявляясь учащенным мочеиспусканием, императивными позывами, недержанием мочи, затруднением оттока или задержкой мочи. Применение современных методов лечения позволяет значительно снизить интенсивность или полностью устранить эти расстройства, а также предотвратить развитие осложнений.
При появлении симптомов или подозрении на нарушение функции мочевыделительной системы необходима консультация со специалистом для выбора адекватной стратегии лечения.


Милюхина Ирина Валентиновна
к.м.н., руководитель научно- клинического центра нейродегенеративных заболеваний
и ботулинотерапии ФГБУН Института мозга человека им. Н.П. Бехтеревой РАН (г. Санкт-Петербург).

Крюкова Елена Владимировна
к.м.н., врач-невролог центра нейродегенеративных заболеваний и ботулинотерапии ФГБУН Института мозга человека им. Н.П. Бехтеревой РАН (г. Санкт-Петербург).

Кузьмин Игорь Валентинович
д.м.н., профессор кафедры урологии ФГБОУ ВО «Первый СПГМУ имени академика И.П. Павлова» Минздрава России, (г. Санкт-Петербург).
1. Спастичность: клиника, диагностика и комплексная реабилитация с применением ботулинотерапии / А.Н. Бойко [и др.]. 2-е изд., перераб. и доп. М.: ГЭОТАР-Медиа, 2020. 288 с. (Серия «Библиотека врача-специалиста»).
2. Spasticity diagnosis And Management / A. Brashear, editor. 2nd Ed. New York: Springer Publishing Company, 2015. 512 p.
3. Rizzo M.A., Hadjimichael O.C., Preiningerova J. et al. Prevalence and treatment of spasticity reported by multiple sclerosis patients. Mult Scler. 2004. Vol. 10, No 5. P. 589–595.
4. Dressler D., Bhidayasiri R., Bohlega S. et al. Botulinum toxin therapy for treatment of spasticity in multiple sclerosis: review and recommendations of the IAB-Interdisciplinary Working Group for Movement Disorders task force // J. Neurol. 2017. Vol. 264, No 1. P. 112–120.
5. Рассеянный склероз: Клиническое руководство / Под ред. Е.И. Гусева, И.А. Завалишина, А.Н. Бойко. М.: Реал Тайм, 2011. 528 с.
6. Грасье Ж.-М. Программа направленной самореабилитации: Практическое руководство для лечения пациентов со спастическим парезом. SpringerNature, 2016. 117 с.
7. Мокиенко О.А., Мендалиева А.С. Программа домашней реабилитации GSC «I-CAN» в сочетании с ботулинотерапией в двигательной реабилитации пациентов со спастическим парезом // Журнал неврологии и психиатрии им. С.С. Корсакова. 2019. Т. 119, No 3. С. 127–132.
8. Артеменко А.Р., Дутикова Е.М., Забненкова О.В. и др. Азбука ботулинотерапии: научно- практическое издание / Под ред. С.Л. Тимербаевой. М.: Практическая медицина, 2014. 416 с.
9. Королев А.А. Выбор фармакологической терапии при спастическом мышечном гипертонусе // Лечащий врач. 2013. No 2. С. 82–88.
10. Baccouche I., Bensmail D., Leblong E. et al. Goal-Setting in Multiple Sclerosis-Related Spasticity Treated with Botulinum Toxin: The GASEPTOX Study // Toxins (Basel). 2022. Vol. 14, No 9. P. 582.
11. Костенко Е.В., Бойко А.Н. Коррекция спастического повышения мышечного тонуса при рассеянном склерозе с использованием ботулинотерапии // Журнал неврологии и психиатрии им. С.С. Корсакова. 2018. Т. 118, No 7. С. 89–93.
12. Walton C., King R., Rechtman L. et al. Rising prevalence of multiple sclerosis worldwide: Insights from the Atlas of MS // Mult. Scler. 2020. Vol. 26, No 14. P. 1816–1821.
13. Kuboyama K., Fujikawa A., Suzuki R., Noda M. Inactivation of Protein Tyrosine Phosphatase Receptor Type Z by Pleiotrophin Promotes Remyelination through Activation of Differentiation of Oligodendrocyte Precursor Cells // J. Neurosci. 2015. Vol. 35, No 35. P. 12162–12171.
14. Шмидт Т.Е., Яхно Н.Н. Рассеянный склероз: руководство для врачей. 2-е изд. М.: МЕДпресс-информ, 2010. 272 с.
15. Safarpour Y., Mousavi T., Jabbari B. Botulinum Toxin Treatment in Multiple Sclerosis — a Review // Curr. Treat. Options Neurol. 2017. Vol. 19, No 10. P. 33.
16. Rizzo M.A., Hadjimichael O.C., Preingerova J., Vollmer T.L. Prevalence and treatment of spasticity reported by multiple sclerosis patients // Mult. Scler. 2004. Vol. 10, No 5. P. 589–595
17. Özkan I., Polat Dunya C., Demir S. Life Experiences of Patients With Multiple Sclerosis About Their Spasticity: A Phenomenological Study // Clin. Nurs. Res. 2023. Vol. 32, No 1. P. 49–59.
18. Hickling D.R., Sun T.T., Wu X.R. Anatomy and Physiology of the Urinary Tract: Relation to Host Defense and Microbial Infection // Microbiol. Spectr. 2015. 3, No 4. DOI: 10.1128/ microbiolspec.UTI-0016-2012.
19. Cortes G.A., Flores J.L. Physiology, urination. NCBI bookshelf. StatPearls. 2020.
20. Gerridzen R.G., Thijssen A.M., Dehoux E. Risk factors for upper tract deterioration in chronic spinal cord injury patients // J. Urol. 1992. Vol. 147, No 2. P. 416–418.
21. Reynard J.M., Vass J., Sullivan M.E., Mamas M. Sphincterotomy and the treatment of detrusor- sphincter dyssynergia: current status, future prospects // Spinal Cord. 2003. Vol. 41, No 1. P. 1–11.
22. Panicker J.N. Neurogenic bladder: epidemiology, diagnosis, and management // Semin. Neurol. Vol. 40, No 5. P. 569–579.
23. Fowler C.J., Griffiths D., De Groat W.C. The neural control of micturition // Nat. Rev. Neurosci. 2008. Vol. 9, No 6. P. 453–466.
24. Haab F. Chapter 1: The conditions of neurogenic detrusor overactivity and overactive bladder // Neurourol. Urodyn. 2014. Vol. 33, No 3. P. S2—S5.
25. Mehnert U., Chartier-Kastler E.J., De Wachter S. et al. The management of urine storage dysfunction in the neurological patient // SN Compr. Clin. Med. 2019. Vol. 1, No 3. P. 160–182.
26. Abrams P., Cardozo L., Fall M. et al. The standardisation of terminology in lower urinary tract function: report from the standardisation sub-committee of the International Continence Society // Urology. 2003. Vol. 61, No 1. P. 37–49.
27. Kavanagh A., Baverstock R., Campeau L. et al. Canadian urological association guideline: diagnosis, management, and surveillance of neurogenic lower urinary tract dysfunction — Full text // Can. Urol. Assoc. J. 2019. Vol. 13, No 6. P. E157—E176.
28. Dąbrowska-Bender M., Dykowska G., Żuk W. et al. The impact on quality of life of dialysis patients with renal insufficiency // Patient Prefer. Adherence. 2018. Vol. 12. P. 577–583.
29. Кузьмин И.В. Дисфункции нижних мочевых путей у больных рассеянным склерозом. Патогенез, симптоматика, диагностика // Урологические ведомости. — 2023. — Т. 13. — No2. — C. 145-156
30. Кузьмин И.В., Кузьмина С.В. Лечение нарушений мочеиспускания у больных рассеянным склерозом // Consilium Medicum. — 2024. — Т.26. — No7. — С.445-451.
DYSNE-RU-002015-13012026
Найдите профильного специалиста
Запишитесь на консультацию в ближайшее лечебное
учреждение в вашем городе.
Специалистов, которые занимаются реабилитацией пациентов
со спастичностью, не так много, но мы знаем, как их найти.
Через портал
«Госуслуги»
В ближайшее
лечебное учреждение
Материал разработан при поддержке компании IPSEN с целью повышения осведомленности пациентов о заболевании. Информация не заменяет консультацию специалиста здравоохранения.
Материал может быть передан пациенту через специалиста здравоохранения или организацию пациентов. В случае возникновения вопросов обратитесь к лечащему врачу.
ООО «Ипсен», 109147, г. Москва, внутригородская территория (внтуригородское муниципальное образование) города федерального значения муниципальный округ Таганский, Таганская ул., д. 17-23, этаж 2, помещение I, комнаты 16, 18, 18А, 18Б, 18В, 19-27, 30-36, 36А, 38, 39А, 39Б, 39В.+7